CBIからNew Medical Informaticsへ
要約
ヒトゲノム解読計画には、巨費が投じられた。経済が厳しい中、このような国の投資を効果的に回収するためには、国民への健康や医療や介護のサービスを劇的に改善する必要がある。ゲノム解読とオミックス、それらに随伴する技術、さらにICTを駆使した、新しいサービスのグランドデザインが今求められており、そこに生物医学と情報計算技法の学際領域にいる専門家たちの新しい研究課題と職の可能性がある。
はじめに
数年前、英国系の専門誌で、“Bioinformaticsの未来”と題するReviewを読んでいたら、「Bioinformaticsから近未来にMedical Informaticsが生まれるだろう」、という記述に出会って、思わず「冗談きついな」と吹き出した。私たちは1970年代の中頃に、Medical Informaticsと称するグループを、当時、発足したばかりの東京都臨床医学総合研究所で誕生させ、1970年代の後半から、80年代の初めに掛けては、米国や欧州のMedical Informaticsの研究者を精力的に招聘したし、こちらからも、若手研究者を派遣した。こうした中で、日本でも日本医療情報学会が1983年に設立されている。その後、1980年代の中頃には、自分の研究室を生命情報工学研究室Bioinformaticsと改称した。その後、Medical Informaticsを立ち上げた、米国や欧州の若手研究者もBioinformaticsに参入してきた。つまりBioinformaticsは、Medical Informaticsから生まれたのであり、その逆ではない。
日本医療情報学会のサイトを拝見すると、「・・・その前身は、1980年に東京で第3回世界医療情報学会(MEDINFO 80)が開催されたのを期に設立された「MEDINFO研究会」です。・・」と書かれている。その初代会長には、大島正光氏が就任されているが、この会の設立に、実際に一番寄与されたのは、当時、東大病院におられた開原成允(しげこと)教授であったというのが、私の印象である。東大の医学部のご出身である同氏は、医療に計算機を導入されようとした我が国のパイオニアであり、統計学の重要さをよく認識しておられ、東大病院の情報部で、そうした専門家を養成されるために、大変な努力をされていた。
ある時、たぶん、私を講演に招いた下さった時のことだったと記憶しているが、開原先生が、「先生のところは、うらやましいですな、優秀な人が沢山いて」、と言われた。この言葉は、意外だった。なぜなら、私たちは、一種の(良い意味での)ライバル関係にあったから、私から見ると、臨床データに接することができる開原先生たちのグループこそ、人材と環境にめぐまれていたように思われていたからだ。
その日本医療情報学会も、最初の頃は、あまり賑やかでなかった。とくに、診療に関する情報計算システムのところは、発表者が少なく、当時、私は、「発表のシェアを50%以上にすべし」、とチームの人たちにはっぱを掛けたものだった。ただ、その後数年のうちに、私自身は、Medical Informaticsから完全に身を引くことにした。それは、1985年ぐらいのことである。その一つの理由は、自分たちの環境が変わってしまったことと、CBI学会の活動に、直接関わらねばならなくなったからである。
もうひとつの理由は、Medical Informaticsの学会が、病院情報の扱い、つまりはサービスに偏り、情報計算学の立場から見ると、面白くなくなってきたからだ。そうした状況を打ち破るために、私は、研修医ぐらいの若手医師に計算機と診療の根底にある理性的な判断に関する理論を学んでもらおうことを目的とした、「診療方法論研究会」を立ち上げていた。この会も、やはりCBI学会と同じ、1981年に発足している。その会長をお願いしたのが、(当時、北里大学医学部)佐藤登志郎教授だった。佐藤先生は、医学に推計学(統計学)を持ち込まれた東大物療内科のご出身で、「心電図の逆問題」に取り組まれたことがある、医学者としては当代一流の数学に強い方であった。
この会は、CBI学会にとっては、言わば姉妹研究会であり、一時はかなり活発に活動していたが、5年ほどで、私の方の事情から、活動を停止することになった。この2つの研究会を同時に立ち上げた頃、いずれこの2つの研究会の間には、深い交流が生まれるようになるだろうと、漠然と考えていた。
それ以後、私はMedical Informatics分野の進歩に疎くなり、また、学会の活動についても、ほとんど知ることなく、研究で知り合った方々との交流もなくなっている。そうした中で、最初に紹介したReviewのような記述にあって、CBI学会からMedical Informaticsへの回帰の道は、一体どんなものになるのか、考えてみたくなった。このことを考えようとしたのは、単に個人的な懐古趣味ではない。
ヒトゲノム解読計画の完了宣言が出された頃から、一部の目端の利く(欧米の)研究者たちが、次は、医薬品開発への応用だとか、医療(疾患)の解明)への応用だと、盛んに宣伝するようになった。当然、CBI学会もそうした方向に活動を拡張していくことになるだろうと、私は考えていた。その道は、私にとっては、過去への旅になる。たまたま、2008年、国際会議を兼ねたCBI学会の年会が終わった後、韓国の学会に招待された私は、その時の自分の演題を、“Informatics and Computational Approach to Nuclear Receptors and Metabolic Syndrome: A returning journey to Medical Informatics”として、その思いの一部を披露したが、以下では、もう少し、整理した考えを述べさせていただくこととした。
ヒトゲノム解読計画のインパクト
語り尽くされているきらいはあるが、新しいMedical Informaticsを考えると、まず、ゲノム解読の影響から始めなければならない。このことについて、私は次のように要約している:
(1)生物医学の進歩が加速度的となる
(2)生物医学や医療は大量のデータを扱わねばならなくなり、解析や解釈を含めて情報計算の技法とそれらの専門家に依存せざるをえなくなる
(3)遺伝学の知識が医学知識の基盤になる
(4)医学研究はヒトとマウスだけでなく、酵母、線虫、ハエなどを含むさまざまなモデル生物を材料とするようになり、比較ゲノム学が盛んになる
(5)疾病の概念が臓器ごとから遺伝子と経路網を基礎としたものになる
(6)患者の個人的な特性と状況を考慮した、画一的でない個別的な医療が求められる
(7)病状が進んだ段階での対策だけでなく、予兆的な段階での対策、さらには予防的な対策への対応が求められる
(8)医療機関の利用者とサービスの提供者が情報知識を共有することが求められる
私がこの箇条書きをつくったのは、2006年の春から関わった東京医科歯科大学での田中博教授を責任者とするオミックス医療に関係した、人材養成プログラムの授業のためだったが、もうひとつ、全体的なわかりやすい図としては、以下のものをよく使っている。
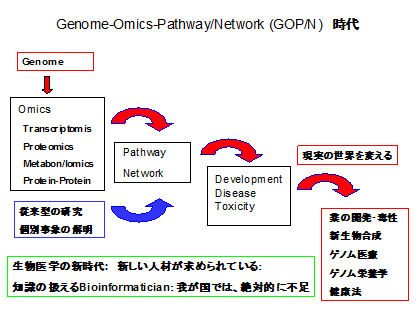
ここで言いたいことの第1は、Genome-Omics-Pathway/Network(GOP/N、ゴー・ピー・エヌと略す)すなわちゲノム解読、オミックス、経路網の同定という3つの技術が生物医学の研究の基軸になってきたことである。そうした概念が台頭してきたのは、1990年代以後のことであり、生物医学と関連分野に広く普及し始めたのは、2000年以後である。しかし今やそれらの技術は、それまでの研究の方法論と相補的な役割を果たす基盤技術として生物医学に定着してきた。
とくにヒトの遺伝学の知識とデータ解析や統計学の知識を必要とするGWAS(Genome Wide Association Study)や、量の点でも膨大な上に、個別の経路網の知識なども必要とされるマイクロアレイ実験データの解析は、実験を主とする今までの生物医学の研究者の手に余るものであった。かくして、生物医学研究の世界では、必然的にデータ処理のための計算機利用が促進されるともに、それらのデータや解析結果や研究成果までも、インターネット上に置き、公開するという風潮(fashion)が定着してきた。この結果、実験を中核とする生物医学研究者たちは、情報計算の専門家たちを、協力者として切実に求めざるをえない状況が生まれた。
経路網からの疾患の理解、薬の開発、毒性研究
GOP/Nは、基礎研究だけでなく、臨床医学の様相を変化させている。この変化を如実に物語っているのが、「いままで臓器別に捉えられていた疾患の概念が、経路網を基盤としたそれに変換されていく」、という流れである。このことは、医学の知識体系の再構築という、医学史上未曾有の大転換が起きることを意味している。このことに、私が最初に気がついた例を2つ挙げる。それらは、発生学とのがんの教科書である。
例えば発生学の教科書とてして我が国でもよく使われているLangman(2006年に出版された原著)10版の序文には、「・・・分子生物学と遺伝学の進歩が発生の理解には欠かせなくなったので、最初の章で主要なsignal pathwayと信号分子とを説明しておく。・・・」という記述がある(Sadler05)。Weinbergの本の序文では、「・・・われわれはヒトの細胞の内部で働いている個々の信号分子については、相当の知識を得てきているが、それらが織り成す複雑な信号回路が、体のなかの個々の細胞の運命を決める、生死に関わる決定をどのように行っているかについては、よく理解していない・・・」とある(Weinberg06)。その具体的記述は第6章にあるが、もちろん、彼の本は全編、Pathway/Network to Cancerの精神で貫かれている。
T. Sadler, Langman‘s Medical, Lippincott Williams & Wilkins, 2005
R. A. Weinberg, The Biology of Cancer, Garland Science, 2006
発生学について、言及したついでに、上記(4)の「医学研究はヒトとマウスだけでなく、酵母、線虫、ハエなどを含むさまざまなモデル生物を材料とするようになり、比較ゲノム学が盛んになる」、ということに簡単に触れておきたい。ここでは、参考文献を省略させてもらうが、発生学がハエや線虫をもちいた「発生遺伝学的な研究」で、大いに発展したことは、よく知られているが、最近は、発生の経路とがんの経路、さらに、がんと老化の経路に関連があると、認識されるようになってきた。
実際、がん研究で重要な概念であるApoptosisは、線虫で発見されているし、同じく線虫研究で発見されたRNAiや寿命の経路は、疾患の理解に欠かせない知見になっている。カロリー制限が寿命の延長をもたらすという現象は、酵母からサルまで確認されている。その鍵となる遺伝子と産物は、酵母で見つかった、Sirtuin(群)である。また、老化の原因といわれる抗酸化ストレスに対応するkeap1/Nrf2-ARE経路は、線虫でもよいモデルがある。
つまり、疾患もヒトという特殊な種だけで研究、理解されるのではなく、さまざまな生物種全体の進化と発生という大きな視点の中でよりよく理解できるという精神が、生物医学において確立されたと言ってよいであろう。
A. S. Wilkins, The Evolution of Developmental Pathways, Sanauer, 2002.
こうした風潮は、当然、薬の研究開発にも、毒性研究にも波及している。CBI学会の2005年大会では、(当時)GlaxoSmithKlineの副社長だったAllen Roses博士を招聘したが、正式な講演後の夜のパーティの時の講演で、彼は、「薬の開発で大事なのは(Target) Geneではなく、(Target )Pathwayだ」と、強調していた。そして、「Alzheimer疾患は脳の糖尿病だ、と言ってよいほど、経路は共通しているから、PPARγに作用する糖尿病薬が効果を発揮するはずだ、グラクソはその臨床試験をしている」、と話した。彼は、Alzheimer疾患の(一つの)原因遺伝子と目されているApoEの発見者だから、この発言は意外だった。
同じことは、FishmanとPorterらの論文でも謳われている(Fishman05)。このような視点は、すでに既存薬の適用拡大(Drug repurposing)研究の基礎になっている。毒性に関してもToxicity Pathwayの重要さが認識されるようになってきたことは、(CBI Forecastの)前号で述べたとおりである。
M. C. Fishman and J. A. Porter, A new grammar for drug discovery, Nature, 437: 491-493, 2005
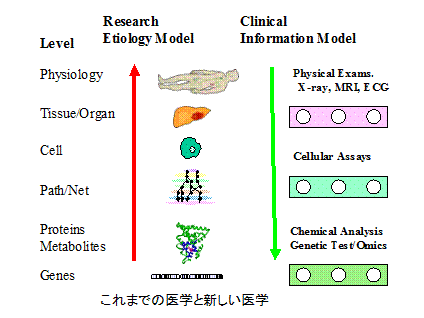
このように見てくると、経路網から疾患や、薬の開発を考えるという、“Pathway/Network to Disease and Drug Target”精神は、定着してきたと言える。それに随伴する仕事が、Biomarkerの探索である。この2つが現在の時代精神である。ただ注意しなければならないのは、それはあくまで精神、あるいは理想であって、かならずしも現実ではないということである。それを単純に物語っているのが、上の図である。
この図の右側は、従来の診断や治療の基礎になる枠組みであり、左側は新しい精神である。図の右側は、これまでの医学でも、分子、細胞、組織、臓器など、異なるレベルで検査が行われてきたが、それらは、ところどころ、穴から覗き見るような検査でしかなかったということを表現している。これに対して、左側は、網羅的というのが、合言葉である。そして今は、この新旧の知見が、さまざまなレベルで交錯している状況にある。
右側は、生体はブラックボックスで、ところどころから覗いて得た情報を総合して、状態を判断(診断)するのだが、左では、原因や仕組み(Etiology)から判断する、わけである。しかし、左側が網羅的と言っても、それが本当に可能なのは、最下位にあるDNAの塩基配列だけである。しかし研究の方向が、右と左の知見の調和を限りなく進めることにあることは、自明なことであろう。問題は、それをどう具体的に進めていくかである。例えば、両者の間には、同一の事象に対しても、見方が異なり、言葉(用語)ことなることがあるだろう。
左は、Benchと呼ばれる生物医学の基礎研究者の実験の世界であり、右は、患者に接している臨床Bedsideの世界である。この2つの世界をつなぐのが、Translational Researchである。医師はこの2つの世界を行き来しているが、一般の研究者は、そのいずれかの世界にいる。2つの研究の世界をつなぐ、”Bench to Bedside and Back”を実行することは、やさしいことではない。NIHは、ゲノム解読の成果を健康や医療サービスの違いに無図美つけるには、この難しいTranslational Researchをどう効果的に実施するかを考え、そこに関係する研究機関を結ぶネットワークを含む、情報計算基盤を構築し始めた。
こうした基盤の上に、多様なデータや情報が飛び交うわけであるが、それが意味があるようにするためには、これまで異なる言葉を使っていた2つの世界の住民が対話できる、用語の整理(Ontology)が必要だ。これと併行して、医学と医療のさまざまなレベルにおけるデータや情報の受け渡し、蓄積、解析、編集、活用の仕事がある。そこに、情報計算技法の専門家の活躍できる広大な領域が開けてきているのだ。
CBI学会の試み
話を少し戻すが、私自身が、経路網に関心をもったのは、1980年代であり、そのきっかけは、私のところにいた筋肉たんぱく質の研究者がKinaseというタンパク質に、しばしば言及していたこと、線虫による発癌プロモーターのスクリーニングをやっていた研究者が、標的をPKC(Protein Kinase C)と想定して、その作用経路を考えながら、Inhibitorなどを作用させて、予想したような効果を見出したこと、通産省のバイオ素子プロジェクトの応援団の一員として、細胞内の相互作用回路が半導体のそれに似ていることを指摘し、「バイオから計算機へ」という旗を振ったこと、とくにがんのメカニズム解明には、そうした経路網の解明が必要であると考えたこと、などである。
実際に、細胞内の信号伝達経路網のデータベースをつくろうとしたのは、2003年ぐらいの頃であり、五十嵐(高井)貴子(現、東京医科歯科大学)さんや灘岡陽子(当時、東京都衛生研究所)さんの助けを借りて、プロトタイプを作成しようとしたのは、2004年頃だった。驚いたことに、その後、五十嵐さんは、物凄い勢いで、実際に稼動するシステム(Cell Signaling DB, CSNDB)を開発していった。もちろん彼女の努力は、賞賛に値するが、インターネットが使えるようになったことと、画像やテキストを統合して扱えるWWWの技術がちょうど使えるようになった、タイミングもよかった。
経路網のデータや知識は、創薬に役立つと考えた私は、当時山之内製薬におられた古谷 利夫博士(現、ファルマデザイン代表)にお願いして、CSNDBをベースにした創薬支援システムづくりの共同研究を始めた。ただ、私の研究室や国立衛研の事情もあって、このような研究を大々的に進められるような環境が、どうしてもつくれなかった。ご存知のように、経路網が大きく取り上げられ、NatureやScienceが特別事業として、その普及に取り組みだしたのは、2000年になってからであり、その頃、私たちの小さなチームは、解散せざるをえなくなっていた。
私たちのプロトタイプがつくられてちょうど10年後に、Pathway/Network to Disease and Drug DiscoveryというApproachが、医学、創薬、毒性研究で常識になってきたことになる。そこで私は,CBI学会に、下の図のような提案をした。私が考えたのは、まず薬としての市場が大きな現代の主要な疾患を、がん、代謝疾患、うつ病と神経変性症、免疫疾患の4つに仮定して、それぞれの疾患(群)について、経路網と標的(主にタンパク質)を、明らかにしていく、という作戦だった。
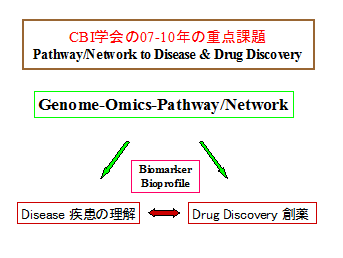
その計画のFeasibility Studyとして取り上げたのが、代謝疾患Metabolic Syndormeであった。こうした考えから2010年の大会は、Nuclear Receptors and Metabolic Syndrome(NR-MS)をテーマとする国際会議(http://cbi-society.org/cbi/taikai/Taikai081022-24/index.html)にすることになった。また、それに至る準備期間を2年間とし、その間の研究講演会では、NR-MSの各論をシリーズとして取り上げた。こうした活動を中心となって推進してくださったのは、岡崎康司氏(埼玉医科大学教授)とそのお仲間である井上聡先生(東京大学)、渡辺光博先生(慶応義塾大学)らであった。これらの先生方と、その他の多くの協力者のお陰で、私の構想は、2008年の大会までは、なんとか、うまく進めていかれたように思われた。
問題は、その後のことである。私の考えとしては、NR-MSの流れを、さらに発展させながら、次の目標として、がん、うつ病や神経変性症、免疫疾患などに、同じように集中的に取り組むことを考えた。ところが、ここで私はいろいろな壁にぶつかった。
まず、意外だったのが、各論的なテーマで講演会を開催した時の出席者の少なさである。それは大会についても言えた。いずれも内容的には、素晴らしかったのに、参加者が意外に伸びないと思われたのだ。例えば、2008年12月16日に開催された、「神経変性疾患の標的と創薬- I」(http://cbi-society.org/home/documents/seminar/2005to08/20081216.html)では、ERストレスのような基盤的な話題や、計算創薬の可能性を取り上げたが、参加者の伸びは、今ひとつだった。こうしたことは、すべて私が反省すべきことだが、やはり意外な感がしたのは否めなかった。
私は、CBI学会の研究講演会や大会の企画の準備をする時、できるだけ、米国や欧州でどんなテーマの会合が開催されているかをしらべることにしている。また、どんなテーマなら、参加者が多くなるかもある程度推察ができるような気がしていた。参加者が多くないからと言って、その講演会の価値が低いということはない。重要性が理解されていなければ、ヒトは集まらないし、重要性を認識してもらうことは、企画側の責任であるが、経路網がそうであったように、我が国では、新しい重要な概念や技法を受け入れることに、最初は抵抗を示すことが多い。このような風土も、上記のような会合の集まりがよくなかた原因であったと考えている。
もう一つの問題は、欧米に較べた新しい分野の研究者の層が薄いことだ。例えば、NR-MSの場合、我が国に優れた(実験系の)研究者は少なくはない。ところが、CBI学会の場合、そうしたウエットな話題だけにとどまっていることができない。その先の情報計算技法の話に結びつける必要がある。ところが、多くの情報計算技法の専門家からすれば、生物医学の各論には、あまり興味を示さない。もちろん、製薬企業の研究者の場合なら、特定の標的や、ある構造的な特徴をもった化合物を薬にすることに、それこそ命を掛けている。だから、彼らは、標的となる遺伝子、その産物であるタンパク質、さらに経路網、それ自体に関心をもっている。
しかし、一般に情報計算技法の専門家であれば、そうした個々の問題領域Domainに固有の知識(Domain Specific Knowledge)には、あまり興味がない。興味があるくらいなら、生物医学あるいは生化学などの研究者になっているということかもしれない。私がまったく認識していなかったのは、私が重要であり、それゆえに面白いと思っていた、生命現象や疾病現象は、多くの情報計算技法の専門家には、面白くも、重要とも思われていないという事実だった。たしかに、考えてみれば、そうした課題では、我が国では、研究費を獲得することが難しいだろう。
結局、私が私の考えを推し進めようとするなら、研究費を配分できなければならない。このことには、まったく気がつかなかった。私が、「かくかくしかじかのことは、重要だから、やろうじゃありませんか」、というだけでことは進まないのだ。当たり前と言えば、当たり前のことである。このことを認識してからは、方向を示すだけでなく、実例を見せなければならないと考えるようになった。だが、とにもかくにも、Pathway/Network to Disease, Drug Discovery, ToxicityなどのApproachは、当たり前として受け入れられたと思われるので、この数年、私も、あまり宣伝をすることはないと考えるようになった。
それでも、「がん、代謝性疾患、うつ病と神経変性症、免疫疾患という4つの主要な疾患を解明するための情報計算の基盤を構築する。また、それによって、これらの疾患群の経路網に関する知見を整理し、治療薬の開発、予防、治療、予後対策に役立てる」、事業を立ち上げるべきだという、思いは消えていない。これがCBI学会に提案していた、CBI Grand Challengeの一部であり、そのためのPlatformが、CBI Work Plazaだった。CBI学会との関係が変わった今、これらの構想にどう関われるかは、現在のところまだ明確になっていない。
なお、偶然のことから、「主要疾患群を経路網から理解し、その薬物標的を探索する」ことの、簡単な入門というべき事柄をまとめる機会をえた。これは、最近公開された、山田養蜂場のみつばち健康科学研究所のミツバチ研究支援サイトHOBEEYに掲載されている(経路網からの疾病の理解と薬物標的探索 (1)/(2)(http://hobeey.bee-lab.jp/hobeeydb/db04/hobeey04_31.html、http://hobeey.bee-lab.jp/hobeeydb/db04/hobeey04_32.html)。
こうした構想の実現には、多くの協力者を必要とする。やはりと言うべきか、米国では、がんやアルツハイマー疾患など、特定の疾患に研究開発の資源を集中する戦略が現実になってきた。私が考えていたように、その中で情報計算技法の重要性が認識され、そうした分野の専門家たちは、重要な個別疾患領域攻略のパートナーとなっている(らしい)。だが、そうした米国の情報計算技法の専門家たちも、臨床的な問題に取り組むことに関し、自分たちの専門性と職業について、自問自答しているようだ。次に、その事情を見てみたい。
国の保健医療サービスの革新
医療は、サービスである。したがってあらゆる医学研究の究極の目的は、医療サービスに違いをもたらすことである。大きな公の予算を投じたゲノム解読計画も、その成果が医療サービスの違いをもたらすことにならなければ、意味がない。こうした考えは、少なくとも米国では当たり前のようだ。
米国の生物医学研究の司令塔であるNational Institute of Health (NIH)は、ヒトゲノム解読計画の完了が宣言されようとした頃から、その成果を臨床や医療サービスに効果的に移管することを目的とした新計画を、ザフニElias A. Zerhouniが長官として新たに就任した2002年から策定を開始した(http://nihroadmap.nih.gov/)。それがNIHのRoadmapである。2004 年9 月から具体的に動きだしたこの構想の最も重要な点は、基礎研究を臨床医学の問題解決へ役立てる仕組みの構築であった(Zerhouni05)。それは、例えば、ゲノム解読を行うNational Intramural Sequencing Center (http://www.nisc.nih.gov/)と Clinical Research Center の連係である。
ブッシュ政権からオバマ政権に交代した2009年には、NIHの長官も交代し、新長官にはゲノム解析センター National Human Genome Instituteの所長として米国のゲノム解析をリードしたコリンズFrancis S. Collinsが就任した。このことは、米国の生物医学研究がますますゲノム解析技術を基礎にして推進されることをうかがわせた。コリンズは、その就任演説の一つでNIHがめざす方向として、加速される生物医学研究の成果を臨床(実践医療)に円滑に移管する政策を継続すると宣言している。また医療が、個人への対応Personalizedや、予防Preventiveを重視する方向に進むべきことも挙げている(Collins09)。
コリンズのこの時の演説は、シアトルにあるシステム生物学研究所Institute for Systems Biologyの所長であるLeroy Hoodの語る未来医療に重なっている。Leroy Hoodは、私の言葉では、GOP/N(Genome-Omics-Pathway/Network)による生物医学革命(彼の言葉ではSystems Biology)の推進者であるが、ゲノム医療が開く近未来の可能性として、4つのPを挙げている(Auffray09)。それらは、Predictive、Personalized、Preventive、Participatoryである。この4つのPとは、
(1)Predictive ・・・ 投薬計画の精密化、最適治療など
(2)Personalized ・・・ Pharmacogenomics PGxなどの実用化
(3)Preventive ・・・ 予防や予兆での介在、サプリメントや健康食品への対応
(4)Participatory ・・・ Self-Care、ネットのドラッグストア、診療記録の自主管理
である。彼はこうした思想を、一般誌のNewsweekにも発表しているが、それは、私が最初にあげたゲノムのインパクトとも重なっている。
いずれにしても、医学、医療研究がこのような方向に進んでいくのは、ほぼ確実であろう。このことは、健康食品のような予防的な対策や、個人の特性に配慮した投薬や予防法が普及していくことや、個人がより自分の健康維持に関心を示す時代がやって来たことを告げるものである。こうした変化は、医薬品の研究開発を加速するだけでなく、承認された薬が適正に使用されるような研究にも力を入れていかなければならないことを意味している。
こうした視点から現在の医薬品の規制と研究体制を見ると、すでに上市されている薬や使われているサプリメントを「効果的に使う」研究にも努力を傾注していかなければならない時代がやってきたことを示唆している。そうした動きは、米国ではすでに始まっている。例えば米国では、分子標的薬を含む最近上市された薬が、安全性への配慮から市場から撤退したり、再上市されたりという事例が増えている。そこで、医薬品の安全に関わるFDAの役割を見直すべきだという助言がInstitute of Medicine (IOM)からなされている(Psaty06、Curfman06)。
・Elias A. Zerhouni, US Biomedical Research Basic, Translational, and Clinical Sciences JAMA. 294:1352-1358, 2005.
・C. Auffray, Z. Chen, L. Hood, Systems medicine: the future of medical genomics and healthcare, Genome Medicine, 1(2), 2009.
・CollinsのNIH長官への就任講演は、NIH VideoCasting, NIH All-Hands Town Meeting with Dr. Collins, August 17, 2009(http://videocast.nih.gov/Summary.asp?File=15247)。
で視聴できる。
・B. M. Psaty, S. P. Burke, Protecting the Health of the Public - Institute of Medicine Recommendations on Drug Safety, New England Journal of Medicine, 355:1753-1755, 2006.
・G. D. Curfman, S. Morrissey, and J. M. Drazen,Blueprint for a Stronger Food and Drug Administration, Volume 355:1821, 2006.(これは以下のサイトで全文が音声でも聴ける。
(http://content.nejm.org/cgi/content/full/355/17/1753/DC1)
・IOMからの報告の要約は以下から入手できる
(http://www.iom.edu/CMS/3793/26341/37329/37331.aspx)。
巨費を投じた研究の成果を、納税者のために還元するための具体的な努力を払うのは、当然のことであるという発想は、残念ながら我が国にはない。我が国では、「科学者の好奇心を満たすために国が金を出すのは、当然だ。なぜなら研究の成果は、いつか人類に還元されるからだ」、という20世紀型のロマンに満ちた思想がまだ、支配的である。ゲノム解読も好奇心を満たすことでよく、それを国民の医療サービスの違いに結び付けなければならない、という発想はしなくてよい、と考えているようだ。だから、ヒトゲノム解読計画の完了は、ゲノム研究の終わりだとして、研究予算は、削減されてしまった、と聞いている。
Clinical Research Informatics (CRI), Translational Bioinformatics (TBI)
このシリーズの前回(No.2で)紹介した、毒性試験に関するNIH, FDA, EPAなどの連係は、アメリカの戦略思考の例であるが、同じような動きは、新しい臨床試験を加速する研究戦略にもうかがえる。これが先に述べた、”from bench to bedside and back”を標語にした、Translational Researchである。この戦略的な動きの一部は、FDAのCritical-Pathなどとして我が国にも紹介されているが、個別に論じられることが多く、全体としての議論は、あまりなされていないようだ。また、米国では、いわゆる実験室と臨床を結ぶ情報の統合化のための基盤、Informatics for Integrating Biology and the Bedside
(i2b2)http://www.bioontology.org/Biology%20and%20the%20Bedside%20(i2b2)や, がん臨床のために資源を結集するための情報基盤、caGRID、caBIGなど、社会的な影響が大きい疾患に対処するための情報計算基盤づくりが進んでいる。
一方、米国の製薬企業では、Translational Researchを推進するために新しいBioinformaticsが必要だという議論が散見されるようになった(Buchan11)。また、同じ話題が、米国医療情報学会誌Journal of American Medical Informatics Association (JAMIA)でも、論じられるようになった(Payne10, Sakar11)。そこで言われていることは、およそ次のようなことである。GOP/Nを基軸とする新しい生物医学研究の成果を、臨床に移管する時代がやってきたが、いままでのBioinformaticsでは足りない領域が生まれている。とくに研究者には、臨床家のEqual Partnerとして研究に協力できる素養が必要になってきている。
米国医療情報学会AMIAとしては、これまでのBioinformaticianのような、例えば、ゲノム解読のことがわかるだけというような専門家だけでなく、疾患などに関して臨床家と対話ができるだけの医学(のある分野)に関する深い知識をもった研究者を急いで育成しなければならない、というのだ。とくに彼らが危機感をもったのは、臨床研究を推進するための国の研究費(例えばthe clinical and translational science awards CTSA)が、上で述べたように、がんとか、神経変性症とか、個別、即効性のある個々の疾患の対策に優先的に配分されていることである。
「これでは応用に偏り過ぎて、自分たちはサービス要員になってしまい、研究者としては向上できない。だから、そうした応用の中に、基礎を掘り下げるような共通の課題を探して、共同研究を展開するとともに、新しい人材の養成に努めるようにすべきだ」、というのが、彼らが討議していることのようだ。また、そうした研究を効率的に推進していくためには、基盤的なToolboxを整備することも必要だという議論もなされている。いずれにしても、米国の医療情報学の専門家は、危機感をもっており、学会としてどう対応するか、議論すべきだという主張がなされている。
N. S. Buchan et al., The role of bioinformatics in drug discovery, Drug Discovery Today, 16(9/10): 426-434, 2011.
P. R. O. Payne, P. J. Embi, J. Niland, Foundational biomedical informatics research in the clinical and translational science era: a call to action, JAMIA, 17: 615-616, 2010.
I. N. Sakar et al., Translational bioinformatics: linking knowledge across: biological and clinical realms, JAMIA, 18: 354-357, 2011.
データや知識や情報の扱いとCloud環境
いずれにしても、ゲノム解読やオミックスを含む大規模な疫学データや、広域の臨床データを扱うとなると、データとそれに付随する情報を、電子的に伝送、蓄積、管理する必要が生じてくる。この問題は、電子カルテとして、古くから取り組まれていた。こうして電子的に蓄積された診療データから、計算機の処理で、医学的な新しい知見を如何に抽出したらよいかが、Medical Informaticsの長年の聖杯問題Holy Grailだった。
昔は、というのは、私がMedical Informaticsに関わっていた(1985)年頃までは、こうした問題も、項目は多くてもそれほど複雑な問題ではなく、経験を積んだ統計学者が対応でいるものだった。だが今は、経路網の知識を前提にして複雑なマイクロアレイデータの解析など、データ量も、問題の質も、昔とは桁違いに難しくなっている。
例えば、clopidogrelのPharmacogenomics(すなわち薬物代謝酵素依存性に関する特異性)などが、研究対象になる。世界で2番目に処方されている薬というclopidogrel、はそれ自体には活性がなく、服用後に体内で何回かの代謝を受けて血小板凝集阻害能を持つ活性代謝物に変わることが知られている。そうした症例は、広域に存在する複数の臨床研究機関から集められるだけでなく、個々の人のデータも膨大で、属性も複雑である。
こうした問題に取り組むためには、まず、複雑かつ膨大な臨床データや疫学的なデータを、電子的に、収集、蓄積、解析する環境が整備されていなければならないし、そこで働く高い能力をもった、経験を積んだ専門家も必要である。こうした環境の整備と要員を揃えるのは、簡単なことではない。したがって、どこかにPlatform的な研究と人材養成の拠点をつくらなければならない。
このような仕事の重要さは、すでに製薬企業では、認識されている。こうしたデータは、Electric Health Record(EHR)と呼ばれる。昔と違ってきたのは、医薬品企業のデータマイニングの狙いが、Genotype-Phentypeの相関を探索することや、自分たちがすでに上市している薬の適応拡大を探ること、上に述べたようなPharmacogenomicsの研究などにあることだ(Yao11)。これらの研究は、Early Stageではなく、後の開発段階に関係している。こうした研究は、費用のかかる臨床試験など、後の段階で開発が中止attritionされることを防いだり、上市後の薬が適切に使用されているかを、フォローしたりすることに、役立つと考えられている。
製薬企業によっては、こうした問題を、Translational Bioinformaticsによる医薬品開発と、捉えているところもある。すなわちTranslational Bioinformaticianの仕事いうのは、すでに述べたゲノム(SNPs)データによる薬物治療の患者の選択(theranostics = diagnostics + therapy)、経路網による患者の分類、予後の予測、既存薬の適応拡大、バイオマーカー探索などである(Buchan11、)。こうした問題は、基礎研究に近かったこれまでのBioinformaticsとは,明らかに違う。
このように、生物医学分野の情報計算技法の専門家に求められる職能は、今と大きく変化してくる可能性があるが、一方で、これまで難しかったこと、高度な技術や専門家が必要だと思われていた問題が、Commodityのような簡単な問題になってしまう可能性もある。
例えば、電子的なデータの扱いの基盤となるICTは、日進月歩である。現在の問題は、スマートフォンSmartphone、タブレット Tablet PC、インターネット、サーバー、クラウドなどの技術や環境をどう生かすかである(Topol11, Worringham11, Dudley10)。注目すべきは、このような新しい技術の組み合わせが、これまでのシステムの価格破壊を引き起こす可能性を秘めていることだ。
言い換えれば、未来のMedical Informaticsの一部の問題は、学会で議論するというよりは、「やるか、やらないか」という、単純な開発と実践の問題になってくる可能性がある。日本でも例えば、Team医療3.0のような、iPhoneやiPadの活用に意欲を示す若手医師やICTエンジニアの集団がすでに旗揚げしている。やがては、アプリをつくる気軽さで、健康や医療に関わる高度なシステムが開発されることも十分考えられる。
この続きにあるのが、Wearable/Wirelessな生体状態の計測機器と広域ネットワークを結んだデータ収集、モニタリング、介在の世界である。Body Area Network (BAN)と呼ばれるこうした装置やシステムへの関心も、高まっている(Topol11, Worringham11)。このような装置やシステムは、いまはまだ医療や健康機器の世界での話しになっているが、間もなくCommodityやEntertainmentの世界のものになってしまうかもしれない。
E. J. Topol et al., Digital Medicine and the Scripps Translational Science Institute, Clinical Translational Science, 4(1):8-9, 2011.
L. Yao et al., Electric health records: Implecations for drug discovery, 16(13/14): 594-599, 2011.
N. S. Buchan et al., The role of translational bioinformatics in drug discovery, Drug Discovery Today, 16(9/10): 426-434, 2011.
C. Worringham, A. Rojek, I. Stewart, Development and Feasibility of a Smartphone, ECGand GPS Based System for Remotely Monitoring Exercise inn Cardiac Rehabilitation, PLoS one, 6(2): 2011.
J. T. Dudley et al., Translational Bioinformatics in the cloud: aqn affordable alternative, Genome Medicine, 2:51, 2010.
医学知識の普及と患者参加型の医療
NIHのRoadmapの提唱者であるザフニZerhouniは、講演で、この計画の狙いの一つは、予兆段階の介入だと言っていた。予兆段階とは、病気になるずっと前でも、なってからでもなく、なりそうな早い時期という意味であるが、実際にそんな状態を検知するのは難しいだろう。しかし、気持ちは分かる。このあたりは、健康維持をめざした生活者の自主的な判断による対応の領域であり、それ以後は、病院における医療関係者の対応になる。Hoodの言葉で言えば、予兆までがPreventive Medicineということになるだろう。
ところで、私がCBI学会の運営で、常々参考にしていた、経営学のP. Druckerは、面白いことを言っている。それは、医療関係者は誰もが病院の使命は、健康を守ることだというが、そうしたことに成功した病院はない、病院は、やはり病気を治すところである、というのだ(上田惇生、田代正美訳、「非営利組織の経営、ダイヤモンド社、1991年、6頁)。病院でのサービスは、我が国では保険の利く、社会的なサービスシステムになっている。ところが、それに較べられるような健康維持のためのサービスシステムは存在しない。また、医療サービスの主たる責任者は医師であるが、健康に関しては、本人である。
このことから帰結されることは、予防や健康は、自分の責任で行うべきであるが、そのためには、自分が正しい健康と医学知識をもたねばならないということである。さらに、昔なら、患者は、医師を信頼しているがゆえに医療行為の裁量権を委ねていたが、Informed Consentが広がってきた今日では、医療サービスの提供者の方が、サービスの受け手に、選択を委ねる機会が植えているという事情がある。しかも、かなり深刻な状況に中で、「選択するのは、貴方(あるいはご家族)ですから、そちらで決めてください」、と言い渡す場面が増えてきているという。例えば、生命維持装置をいつ外すべきかということや、がんの治療法の選択などだと、かなり難しい選択を迫られることになり、医療サービスの受け手も、それなりの医学知識をもちあわせていなければならないことになる。
こうした状況と併行するように、進歩の激しい生物医学知識は、最新の内容がサイトにおかれ、インターネットによって、閲覧あるいは入手が可能になってきている。もちろん、情報や知識がえられても、的確な意思決定ができるとは、限らないが、最新の情報や知識なくしては、的確な意思決定が難しいのは、確かであろう。そうなると、意識の高い生活者や患者は、自分の診療記録は、自分で管理したいと思うようになるかもしれない。
実際に、MicrosoftとGoogleは、そうしたサービスサイトを2007年と2008年に相次いで開設している。MicrosoftのHealthVaultというサイトでは、個人の診療データの管理できるだけでなく、健康についての知りたい情報を入手するサービスもあるという(http://journal.mycom.co.jp/news/2007/10/05/037/)。Google のGoogle health (http://www.google.com/intl/ja/health/about/)は、ユーザー個人の診療記録を管理するサービスを提供している。ただし、後者のサービスは2012年の1月1日に停止されることになっている。
この流れは、患者が自分たちの情報やデータを自分たちで管理するような風潮へと発展しているように見える(これをPatient-drivenという)。例えば、PatientLikeMe(http://www.patientslikeme.com/)は、同じような病気をもった人たちのインターネットによる情報交換のCommunityであり、facebookのようなSNSの一種である。このサイトは、広い疾患をカーバーしているが、もう少し対象を絞ったCommunityとしては、英国で始まった、DIPEx (http://www.healthtalkonline.org/)がある。後者を参考にして、日本では、特定非営利活動法人「健康と病いの語りディペックス・ジャパン(http://www.dipex-j.org)」が、活動している。ここでは、例えば乳がんとなった患者たちが、自ら情報を発信している。重要なことは、こうしたデータが医薬品の開発に役立つことに、製薬企業が気がついたことである。
我が国の場合、患者の会は、患者と支援者はいても、医師や研究者が一緒になって、問題解決に取り組もうとしている、というような団体は、これまであまりなかったようだ。しかし、海外では、例えば、アルツハイマー疾患の対策のためのデータや知識を集める、というようなことを目的とする研究団体,Alzheimer Research Forum(http://www.alzforum.org/)がある。こうした団体やCommunityに関与すれば、当然患者あるいは医療サービスの受け手、あるいは一般生活者の知識も向上してくる。個々の患者は、 自分の病気については、極めて高度な知識をもつようになるだろう。これが、私の言う、「医療機関の利用者とサービスの提供者が情報知識を共有することが求められる」未来である。
要は、Initiativeをとるのは、サービスの受け手が提供者かということである。健康や医療の機器が高額で、計算機も通信費も高かく、最新の生物医学知識がインターネットに公開されていなかった時代は、上のような活動は、大型の予算と、専門家集団、大規模な施設が必要だった。しかし、いまは、そのいずれもが、生活者がお互いにお金を出し合えば、調達可能になった。これからは、ますます、個人個人が自分たちの健康や医療に関する、データや情報や知識を、自分たちで管理することが可能になってくるだろう。しかも、それは近未来のことではないか。こうしたこともMedical Informaticsに関係してくるだろう。
このような予測がすべて的中しなくとも、医療においてサービスの受け手である患者が、自分たちのサービスに、より積極的に関与するようなるだろうことは、たしかなことではないか。これは、HoodのいうParticipatory Medicineの例ではないか。
予防と健康の科学とHealth Informatics
予防や健康は、要は病院の世話になら状況を自らつくっていこう、という行動である。病人を治す病院を中核とする今の保健、医療サービスは、20世紀において、しっかりした社会的なシステムになっており、私たちは、その恩恵を受けているわけである。しかし予防や健康に関しては、同じような意味で、「しっかりした社会的なサービスシステム」が存在しているとは、言えない。跳梁跋扈、あるいは魑魅魍魎とでも言うべき、マスメディアやインターネット上の健康グッズの宣伝を見れば、そのことは明らかであろう。
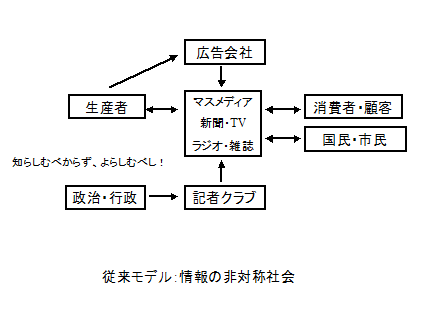
つまり各自が自分の責任で行っている予防や健康法、PreventiveとParticipatoryでの対処法は、(薬事法上の)薬によらない介在(対処)法Non-Drug Interventionが中心になっている。その中でもとくに普及しているのは、健康食品、サプリメント、運動などであるが、これらの多くの対処法には、(1)根拠Evidenceが薄弱なこと、(2)薬事法の関係で、健康食品には、例え(薬事法上の)薬と同じ成分を含まれていたとしても、その薬効を謳うことができない、という問題がある。とくに、後者の事情は、我が国の「健康食品」の表示を歪めている元凶になっているように思われる。
前者に関しては、テレビや主要新聞の広告による通販のような、「根拠の薄弱な情報を流通大手メディアMajor Stream Mediaの力を借りて、消費者の購買意欲を刺激する」、典型的な「情報非対称商売」が行われている(上の図参照)。これに対して、理想的なのは、下の図のような状態であろう。ここでは、製品やサービスの提供者と受け手との間に、現時点で最も科学的な立場に立ったEvidence情報を提供する組織が介在していることを想定している。

それでは、そうした組織とは、どんな専門家集団であろうか。
私は、そうした専門家集団として、例えば、以下のような専門家たちとその活動を考えてみた。
(1)健康計量学Healthmetric(s)研究会
(2)予防健康実践情報協会
(3)バイオ・農業・健康産業による地域活性化に関わる活動
上記(1)の会は、医学と予防医学、いろいろな健康科学、素材の有効性の研究、関係する各種の計測機器など、幅広い関係者が一同に会し、研究成果や情報交換する研究会である。科学的な視点からすると、この会の中核となる活動は、食事、健康食品、サプリメント、生活習慣の工夫、運動など(薬事法上の)薬を使わない対処法(Non-Drug Intervention、NDI)の進歩と根拠Evidenceやその研究技法に関する討議である。NDIのEvidenceを科学的議論するためには、Evidence-Based Medicine(EBM)の議論に不可欠の医学統計などの技法が必要になるが、この分野の専門家は不足しているため、これは「生物医学のデータや知識を扱える専門家の育成」事業と関わっているということができる。もし、このような研究会の活動が順調にいけば、これを学会、すなわち健康計量学会に格上げすることも視野に入れたらよいであろう。
科学の視点から言えば、ここで取り上げる話題は、方法論としては、医薬品の研究開発に通ずるものであり、最も関係が深いのは、栄養学になる。しかし、ここでも栄養学者だけでなく、栄養学や和漢薬に関心のある臨床医、NDI自体に関心のある医師に参加してもらうことに意義がある。この意味では、この研究会は、現在バラバラな健康科学を統合していく試みとも言える。
なお、個人の健康状態を計測する方法や介在法は、医学と健康科学に共通しており、そのための機器開発やソフトウエアも共通している。その違いは、医学、医療、薬学との区別は、上で述べたサービスシステムとしての違いである。つまり、それらの介在法や機器が、医療現場で使われるのか、予防健康をめざしたSelf-care、Self-medicationとして使われるかの違いである。医療サービスの世界では、医師が絶対の権威者(行為の最終責任者)であるが、Self-care、Self-Medicationの場合、行為Actionの最終責任者は、行為者自身であるという違いがある。このことが、健康計量学研究会を、医学の学会と区別する大きな理由である。ここで必要になるのは、助言者である専門家と支援組織であるが、Service Systemとしてのその全体像はまだ、見えていない。これをどう構築するかは、国(保健行政)の課題であるが、民間でもどのように関われるかはビジネスの課題になるだろう。
上記(2)のような会の最初の課題は、予防や健康に関する信頼のおける情報知識を収集することである。そのような目的には、国民に対して積極的に情報を発信している米国(NIHやFDA)や我が国の信頼のおける公的機関のサイトを参考にするのが、最初はよいであろうが、次の段階では、信頼のおける学術誌を参考としたり、さらには、「暮らしの科学」のような独自の試験、調査を行い、独自の情報を発信したりすることができれば、理想的であろう。
上記(3)は、主に地方おける産業の活性化に関わることで、新たな仕事機会を創出しようという構想である。ここで問題となるのは、バイオ、農業、健康に関わる産業は、農水、経済産業、厚生労働、文部科学技術の各省、さらには環境庁など国と、各地方の試験研究機関が関係し、さらに予算としては、沖縄や北海道のように特別な仕組みがある地域もあるというように、お金と権限が錯綜していることである。そこにはさまざまなしがらみや利権の脈が、これまた縦横に伸びている。NDIの主役の一つは、食品にもなっている植物や海産物のような天然素材であるが、これらの研究開発は、そうした錯綜した行政区分(官僚機構)と民間活動に基盤を置いている。
また、こうした地方産業の活性化の具体策としては、「バイオ、農業、健康」がよく取り上げられるが、このことはそうした領域に、仕事の機会創出の可能性が大いにあるとも言える。例えば、バイオに関しては、経済産業省が、地方企業のクラスター構築を試みており、その産物は多くの場合、健康関連製品である。もともと、国の研究公務員の数で言えば、各地の試験場をもっていた通産省(経済産業省)と農水省の研究者が飛びぬけた多く、健康に関わる厚生省の研究者は、少なかった。そうした研究者の数のアンバランスは、現在に引き継がれている。
このような事業における主役は、主にウエットな研究者Bench Scientistsあるいは野外研究者 Field Scientistsであるが、これからは、生物医学分野やや薬学の分野と同じく、ICTの活用、あるいは情報計算化学生物学技法(Chemical & Biological Informatics & Computing)やデータと知識を扱う技法が、使われるようになってくると思われる。したがって、こうした領域も、学問としてのCBIのFrontierになりうると考えることができるだろう。
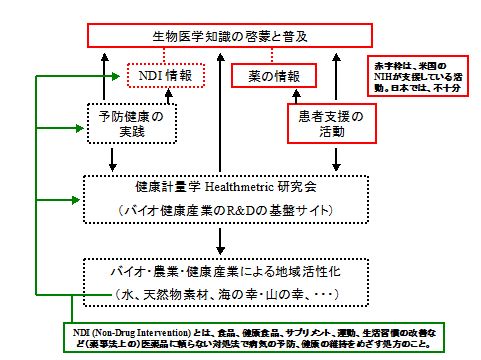
以上の議論を図にまとめたのが、上の図である。ここでは、現在のCBI学会を意識して、薬に関する話とNDI(Non-Drug Intervention)の話を対称的にならべてみた。また、この領域は、Medical Informaticsより、Health Informaticsと呼んだ方がよいかもしれない。いずれにしても、こうした活動が盛んになるだろうし、そこに新しい職の可能性も開けてくるのではないかと、予測している。もちろん、上で述べたことは、未来を先取りして考えたことだ。これについては、別な考えもあって当然である。
情報計算技法の専門職として
以上、新しいMedical Informaticsのイメージを少し広く紹介してみたが、少なくとも、現在のChem-Bio Informaticsとは違った問題領域が開けてきていることが確かであることが、理解されたのではなかろうか。その中でも、CBI学会に近い領域としては、薬の使い方の問題がある。例えば、Personalized Medicineを指向するなら、個人の特性に応じて、薬をどう使うのがよいかを合理的に考える必要があるし、X線による撮像や治療において、照射を最適にするには、数学的な問題に遭遇する。副作用を抑えつつ、効果を最大にするような薬の使い方やX線照射を考えるには、制御工学の理論が必要である。ただし、専門職としての能力は、数学的なものだけに限らない。生物医学の知識も重要である。
例えば「がん」を例にすれば、200種類にも分けられるというから、それぞれの種類に応じたPersonalizedで、かつOptimal(最適)な診療をめざす必要がある。例えば細胞内の信号伝達を担う、どのKinaseのどこにどのような変異が起きているかということと、疾患や状態とを関連づけることは、現状では、不可能であろうが、医療はそれを実現する方向に発展していくことは、間違いない。そうなると、詳しい知識を有している専門家が多数必要になる。その分野の専門医でさえ、この情報知識爆発に対応するのは難しいと思われる。先頃、「がん難民コーディター」という方の話を、ラジオで聞いた。この方は、もともと翻訳家であったので、医学知識を紹介することをされているうちに、進歩の激しいがん研究分野では、最新の知識を患者に的確にとどける仕組みがなく、頼られることが多くなっているので、ボランティアとして情報提供の手助けしているのだそうである。
結局、昔のように臨床データの解析だけでなく、爆発的に増大する知識を臨床現場に届ける仕事や、Preventiveあるは、Participatoryなところで知識を提供する仕事をカーバーする、情報計算知識の専門家が未来医療には必要ではないか。そのように考えれば、現在のCBIの専門家とは違った、データと知識を扱う専門家が、活躍する余地が大いにあるのではないかと思えてくる。
そこで浮上してくるのが、「生物医学のデータや知識を扱える専門家の育成と、そうした専門家のための仕事の機会の創出」を意識的に進めることである。こうした専門家集団は、例えば米国などでは、図のような生物医学に関連したさまざまな領域で正式な職業Professionalと認められて仕事をしているようである。残念ながら我が国では、例えば医学統計のような専門でさえ、正式な職(Position)としては、極めて乏しく、「職も少ないが専門家も少ない」、という状態になっている。
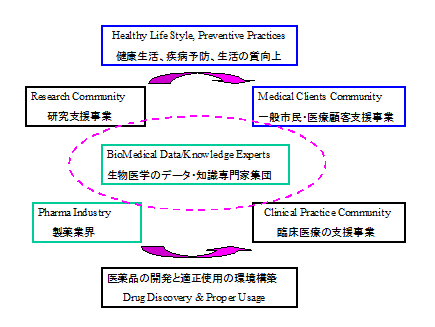
繰り返しになるが、現在進行中の、ゲノム解読に先導された生物医学の情報知識革命が、現実の医療や保健サービスを革新するためには、生物医学のデータや知識を扱える多数の専門家が必要である。こうした専門家を短期間に養成をすることは、難しく、時間がかかる。だから、こうした専門家の必要性を訴えるとともに、具体的な仕事のイメージを明確にすることが焦眉の急ではないかと考えている。
研究を発表する機会
2年ぐらい前のことだったと記憶しているが、CBI学会の研究講演会で、Systems Biologyの研究者に話してもらったことがあった。その時、講師を囲む昼食会で、「どのような学会で、仕事を発表していますか?」、と聞いてみたことがある。それに対して、「よいところがないので、応用統計学系の学会や、ME学会に出している」というような答えが返ってきたので驚いたことを記憶している。それぞれが発表の機会が、ひどく場違いな感じがするからだ。CBI学会の方がよほど向いているように思えるのだが、そう認識してもらえなかったことが、残念だった。
適当な発表場所がないというのは、研究者にとっては、つらいことである。しかし、例えば、現在の薬学会では、計算創薬的な発表する機会がなくなってしまったように感じられる。また、例えば、fMRIの画像診断と脳の活動状態との対応解析には、大きな需要があると思われるが、そうした仕事は、画像解析で発表すべきか、関係する疾患の専門医の会合で発表すべきか、医学統計学の会で発表すべきか、判断が難しい。
また、医薬品の副作用データの解析なども、地味ではあるが重要な課題であるのに、そこで経路網解析をしたり、構造活性相関解析をしたり、膨大なデータの電子的な扱い法を論じたのでは、薬学系の学会には、向かない発表になってしまうであろう。反対に、そうした課題を方法論や技法を専門とする学会に発表したら、その重要性は、理解されないだろう。同じように、副作用を蓄積するデータベースをどうデザインするかも、どちらの系統の学会でも、あまり評価されないであろう。この意味では、学会や学問は、ひどく人為的である。だから、開き直って、すべてを包んでしまう学会もあるだろう。
簡単に言えば、いまは医学が全部Digitalな世界になってきた、Digital Medicineの時代である。診断も、Biomarkerの探索も、治療交換の判定も、そういう世界でなされている。当然、疾患のモデルも、数学的なものになっている。つまりは、計量Metricの世界になっているとも言える。このような意味で、一番広いのは、健康の計量Health-metricな学問だ。だから、健康計量学会というようなCatch Allな学会があるのも、悪くないのではないかとも考えている。
現在、医薬品を世に出すために研究開発への支援として、医薬品のEarly Stageではなく、後の段階の方法を革新すべきだという、議論がされている。私も、せっかく集められている薬の副作用のデータなどは、もっと広く知られ、データ解析の対象になるべきだと考えていたが、実際にそうした仕事をする専門家は、我が国ではなかなか、いないような気がしていた。臨床データを扱っている専門家は、医学系の学会、副作用のデータ解析を行っている専門家は、薬学系の学会というように、発表が分かれてしまっては、お互いの間に交流がなくなってしまう。このような仕事は、むしろCBI学会のようなところで、討論されるようになったらよいのではないかと考えている。
まとめ
以上、いささか個人の回想録のようにもなってしまったが、現在のCBI学会の活動は、いずれMedical Informaticsへと繋がっていくだろうという話を披露させていただいた。ここで紹介したことは、すでに「起きている現実」であって、別に未来の物語ではない。さらに今から開かれてくる未来は、どんどん現実になっていくであろう。そこには、我々が主体的に取り組むべき課題が数多くあるように思われる。以下に、それを箇条書きにしてみる。
(1)事例として紹介してきた米国も、EUの一部の国も、日本も、財政破綻に直面している。その中でも、日本は世界に先駆けて、超高齢者の社会に突入している。その上に、東日本を襲った自然災害と原発事故への対処を迫られている。震災復興計画の中に、高エネルギー物理学の粒子線衝突装置の設置が、まるで何食わぬ顔で入っていたのを見て、非常に奇異な感じがした。この種の実験は、何年か前に、米国が財政的な理由から諦めた計画ではなかったかと、一瞬、我が眼を疑った。これはあるいは、私の読み違いかもしれないが、我が国が今、全力で取り組むべきは、好奇心を満たす基礎科学を偏重することではなく、新しい製品やサービスを生み出す、仕組みづくりではないだろうか。
(2)この視点から言えば、Chem-Bio Informaticsの領域でも、個別の技術や基礎研究だけに予算を集中するのではなく、医療サービスや予防健康の実践に、違いをもたらすような、新しい仕組みづくりに力を注ぐべきであろう。このことは、医学研究や医療産業への国の援助についても、言えることで、研究成果の実用化や、せービスを生み出すことへの配慮が足りないことが、医療サービスをも、危うくしている(このことについては、最近出版された、医師で米国でベンチャーキャピタリストとして活躍している、中田敏博氏の近著、「医療鎖国」、文春新書、2011年、が大変参考になる。)
(3)そこでは、情報や計算技法の専門家が必要であるが、これまではあまり陽が当たっていなかった、ウエットな専門家と、彼らの専門分野について、深い対話ができるデータ解析や知識を扱う専門家を養成することが緊急の課題である。
(4)そうした専門家としては、例えば経路網の専門家が考えられるが、今求められているのは、公共事業的な網羅的な地図づくりの従事者よりは、グルメマップや登山ルートを書き込めるような、その領域の専門知識をもった研究者である。
(5)現在、ICTは、医療だけでなく、予防や健康法や介護サービスの分野に広がっている。また健康食品素材の原料となる植物の栽培や水産物などまで、Chem-Bio Informaticsの研究対象になってきている。そのような視点で見れば、会員の裾野も広がり、職の機会も増えるだろう。
(6)今、最も必要とされているのは、ヒトの遺伝学をベースに、GWASやオミックスデータの解析、主要疾患のPathway/Networkなどに通じた研究者であろう。また、広くは、必ずしも病気ではない、ヒトの健康状態を計測する機器のデータを解析できる専門家であろう。
あとがき
最後に、本文では触れなかったが、日本の都市は、高齢化と人口減少に伴い、衰退の危機に瀕すると言われ、地方産業の活性化と、都市と地方との交流は、日本の経済再生の主要な課題だと指摘されていた(参考文献:松谷明彦、人口減少時代の大都市経済、東洋経済新報社、2010)。東日本の大震災は、はからずも、地方の人口を都市部に流入させることになったが、こうした人の流れは、健康や医療面の大きな問題を生じている。こうした問題に、ICTを活用すべきことは、自明のことであるが、このことも、Medical Informaticsの重要かつ緊急の課題になっている。
本年度からCBI学会の会長になられた田中博先生は、私と一つの共通点がある。それは、お互いに臨床家との研究協力やMedical Informaticsを経験してからChem-Bio Informaticsの分野に入ったことである。同じことは、米国のMedical Informaticsを創設したリーダー立ちについても言える。米国では、Medical Informaticsの新しい課題としてのTranslational Bioinformaticsへの取り組みが議論を呼んでいるが、私には、CBI学会の活動が、Medical Informaticsに広がっていくことが、ごく自然なことのようにも思える。そこには、これまで経験したことのない、挑戦課題が沢山あるだろう。それについては、いずれ、もっと具体的に吟味してみるつもりでいる。(2011年8月4日、神沼二眞)